田耕医生的科普号
- 精选 黑色素瘤”是什么,它和普通的痣有什么区别,哪些痣会癌变?
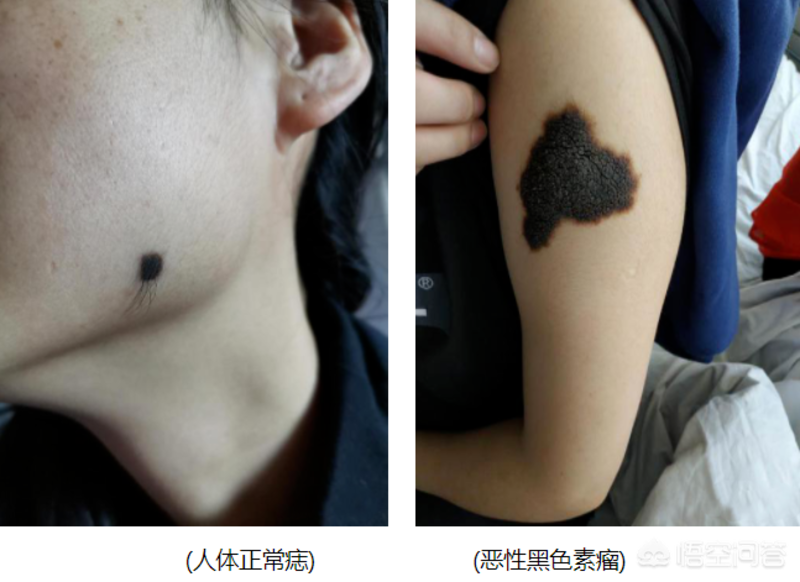
我们每个人身上或多或少都有痣,但有的人不知道,这个“痣”,很可能会成为夺命的刀,这把刀,就叫黑色素瘤。 黑色素瘤是一种能产生黑色素的恶性程度相当高的恶性肿瘤,可以由原来正常的痣恶化而来,也可以是新发的,多见于30岁以上人群,可发生于皮肤、黏膜和内脏器官。 黑色素瘤隐匿在众多痣中,很多朋友通常都不会注意到自己身上的这个“痣”到底怎么了,毕竟,谁会天天关注这个痣呢,又有谁会记得它之前是长什么样或者这个地方原来有没有痣的呢。等到发现时,可能已经为时已晚。 先来说说黑色素瘤和普通的痣有什么区别 就一句话,普通的痣长得好看,黑色素瘤就长得不太好看。 我们普通的痣,可以是与皮肤平齐,也可以是隆起的,一般较小,呈圆形,边界很清楚,颜色也较均一,生长缓慢,也许几十年也不怎么变,表面是光滑的,没有破溃出血等,总之就是好看的。 而黑色素瘤呢,不仅个头大(直径大于 5 mm),而且还不对称,边缘不清楚,颜色不均匀,生长速度较快,表面还可出现破溃、出血等等,难看的很呀。 如果身上有很多痣的朋友,可能看到这就会感觉有点悲凉了,“我身上那么多痣,岂不是发病的几率会更大?” 放心,这些痣恶化的几率极低,大概在1:100万左右,因此对于绝大多数的痣,我们可以密切观察。如果担心痣恶变成黑色素瘤,也不建议采用冷冻激光等等方式来去痣。最好的去痣方法是做个小手术,把痣完整的切掉。 我们身上哪些痣会发生恶变呢? 一、看部位 一般来说,经常摩擦的部位如脚底、手掌、肘部、腋窝的痣更容易恶变,因为长期反复的摩擦作为一种刺激因素,可以造成痣的恶变。 二、看颜色 痣有很多种颜色,一般除了黑色,还有红色和蓝色,其中,最容易发生癌变的就是蓝痣,因此我们需要密切关注蓝色的痣。 虽然黑色素瘤发生几率低,但恶性程度很高,我们只有越早发现才会有越高的治愈率。所以,一旦发现我们身上的痣发生了任何变化,都应该引起重视,这里所说的变化包括:形状的变化:边缘不再那么圆润,痣越来越大,直径大于6毫米;颜色的变化:加深或变浅;感觉的变化:出现瘙痒、刺痛等;还有出现流水、流血、脱屑、原来不长毛的开始长毛等等。当出现这些变化的时候,一定要及时就医。
 田耕 主任医师 深圳市第二人民医院 肿瘤科3431人已读
田耕 主任医师 深圳市第二人民医院 肿瘤科3431人已读 - 精选 癌症转移=没救了?一例治疗全身多发转移性肝癌案例说服你
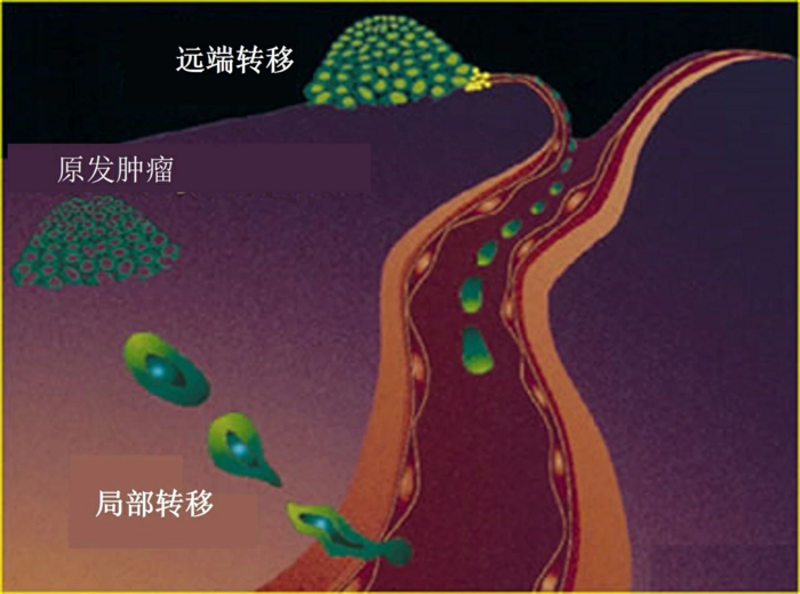
“转移”这个词,对于癌症患者来说,代表着很不好的寓意,甚至有些患者从医生那里听到这个词后,就心如死灰,放弃后面的治疗。 那是不是癌症转移就等于没救了呢? 这个问题,就算田主任告诉大家,答案是否定的,肯定也没几个人相信,说不定还觉得田主任是在“空口套白狼”。所以,今天田主任就用自己在临床上的一个案例说服大家。 陈女士,71岁,有丙肝病史10余年,2012年2月突发右上腹疼痛,经过详细检查,发现动脉期肝右叶上段见巨大团状肿瘤血管影,实质期肝病灶呈肿瘤染色,余右肝内见散在多个可疑小结节状肿瘤染色表现;查甲胎蛋白为2300ng/ml,被诊断为原发性肝癌破裂出血、丙肝后肝硬化。经过介入止血、肝动脉化疗栓塞术、射频消融术等积极治疗后,陈女士症状好转,甲胎蛋白从2300ng/ml下降到252ng/ml。 2012年4月,陈女士发现在右侧锁骨上出现一个包块并迅速增大,甲胎蛋白达到2700ng/ml,考虑肿瘤复发并转移。2012年5月开始服用靶向药物多吉美治疗,但因不耐受药物副作用,没用多久就停用了。 2012-5-4行PET/CT检查,结果如下: 从查出肝癌到癌症复发转移,只用了不到三个月的时间,陈女士都不敢相信病情会进展得这么快,但是她和她的家人都不想放弃,辗转打听联系到田主任。 经过和田主任的沟通,陈女士于2012年6月入深圳市第二人民医院肿瘤科,田主任给她制定的诊疗计划如下: 1、病例特点:肝癌破裂介入治疗后,全身转移,高龄,一般状况差。 2、治疗策略:调理身体状况,全身治疗为主,多专业联合、序贯治疗。 3、治疗方案:内分泌治疗,全身化疗,靶向治疗。 入院后,甲胎蛋白继续快速升高,治疗前甚至达到了8223.5ng/ml,右侧锁骨上窝肿块继续增大、变硬。 开始治疗后,制定的内分泌治疗使陈女士精神饮食状态好转不少,提高了化疗的耐受能力,降低了化疗副反应和风险,从而保证了化疗的顺利实施。经过三个月的治疗后,陈女士右锁骨上肿大的淋巴结迅速变软、缩小,病情明显好转。 2012年9月复查PET-CT如下: 治疗的效果大大的激发了陈女士后续治疗的动力,她非常配合接下来的继续治疗。在后面的疗程中,陈女士右锁骨上肿块消失,甲胎蛋白逐步降低,于2012年11月降至正常(
 田耕 主任医师 深圳市第二人民医院 肿瘤科841人已读
田耕 主任医师 深圳市第二人民医院 肿瘤科841人已读 - 精选 患者必备知识系列,你知道如何使用和分析肿瘤标志物吗
肿瘤标志物是指在肿瘤发生和增殖的过程中,由肿瘤细胞合成、释放或者是机体对肿瘤细胞反应而产生的一类物质。当机体发生肿瘤时,血液、细胞、组织或体液中的某些肿瘤标志物就可能会相应的升高。 肿瘤标志物现在已经成为常规的体检项目,但作为一个肿瘤专业的医生,在这里我想和大家谈谈“肿瘤患者如何使用和分析肿瘤标志物检查”。 肿瘤患者在进行肿瘤标志物检查时,注意以下几点: 一、确诊为恶性肿瘤后、治疗前最好进行一次全面的肿瘤标志物检查。 1、现如今所知的肿瘤标志物都不是百分百的与某一特定的肿瘤相关,如:癌胚抗原(CEA)在下列肿瘤中都可能升高:肺癌、结肠癌、胃癌、乳腺癌、胰腺癌等; 2、一种肿瘤可能有多种肿瘤标志物都升高。如:肺癌可能有下列标志物升高:癌胚抗原(CEA)、神经元特异性烯醇化酶(NSE)、鳞状细胞癌抗原(SCC)、糖抗原125(CA125)等。治疗前进行一次全面肿瘤标志物检查的目的是找到升高的标志物、筛查出与所患肿瘤相关的肿瘤标志物,作为以后疗效检测和复发检测的指标。如果在治疗后再检查,因肿瘤已被切除或处于抑制状态,肿瘤标志物都是正常的,无法找到升高的标志物,不能反映与所患肿瘤相关的肿瘤标志物的真实情况。 二、不必每次都查全套 通过治疗前全面的检查找到与所患肿瘤相关的标志物,以后重点检测这些升高的标志物即可,不必每次都查全套,不但花费大,而且还要多抽一些血。除非怀疑有新发肿瘤时再根据情况加查其他标志物。 三、连续、动态观察肿瘤标志物的变化 肿瘤标志物升高不仅见于恶性肿瘤,也可见于良性疾病。就是说不仅恶性肿瘤可能引起肿瘤标志物升高,有些良性疾病也有可能出现肿瘤标志物升高。因此,某些肿瘤标志物的特异性比较差,也就是假阳性和假阴性率比较高。肿瘤病情的变化不能单独依靠一次检查的结果,只有连续、动态观察肿瘤标志物的变化才能作为判断依据。如果发现标志物持续升高,那么应提高警惕,需要进一步检查。 通俗的来讲:我们可以通过前期全面的筛查,来找到升高的标志物。以此作为基线,后期可根据升高的标志物进行有效的治疗,而且以此升高的标志物作为重点进行监测,后期不必每次都查全套的肿瘤标志物,这样还可以为患者省了一笔检查费。 这样大家是不是就很容易明白了呢? 接下来田医生为大家分析了一下几种临床常见的肿瘤标志物变化情况及其含义: 图一:治疗后降至正常并维持正常 (图中蓝色线表示标志物正常水平,红色曲线表示标志物变化曲线) 这种情况通常表示经过治疗后肿瘤被基本根除并且残存肿瘤长时间处于抑制状态,说明疗效好。 图二:治疗后降至正常后再次升高 这种情况通常表示治疗时肿瘤被大部分杀灭或明显抑制,治疗过后残存肿瘤或被抑制的肿瘤再次生长。 图三:治疗后未降至正常又再次升高 这种情况通常表示经过治疗后肿瘤被部分杀灭或部分抑制,治疗过后肿瘤再次生长。 图四:标志物始终围绕上限波动 这种情况较少见,一种情况是该患者同时患有产生标志物的慢性疾病,如:患有乙肝的肝癌患者的甲胎蛋白(AFP)长期围绕上限波动,应考虑AFP与乙肝相关,而不是肝癌,因为肝炎、肝硬化也会引起AFP升高,并且升高的幅度不如肝癌那样高。而肝癌患者的AFP通常会随着肿瘤生长而迅速升到很高。 图五:其它标志物异常升高 如出现其它该标志物进行性异常升高,应进行相关检查,影响到新发另一种肿瘤的可能,因为肿瘤患者经手术、化疗、放疗等治疗后免疫力低下,并且放疗及部分化疗药物本身就有可能诱发肿瘤。 最后,很多人都会问医生:复查肿瘤标记物正常就能完全排除复发转移吗? 在这里田医生告诉大家:“因为肿瘤会发生变异或新发不产生标志物的肿瘤。在临床上曾治疗过AFP显著升高的肝癌患者,治疗效果很好,AFP降至正常,治疗结束后AFP仍稳定在正常范围超过两年。后复查时患者肝内出现新的占位,但AFP不升高,并且该占位进行性增大。最后诊断为原发性肝细胞肝癌。考虑是该患者再次发生新的不产生AFP的肝癌。”
 田耕 主任医师 深圳市第二人民医院 肿瘤科637人已读
田耕 主任医师 深圳市第二人民医院 肿瘤科637人已读 - 精选 靶向药为什么会发生耐药?发生耐药后该怎么办,是不是只能换药
在癌症治疗领域中,靶向治疗作为一个冉冉升起的新星,因治疗效果显著、副作用小等优点而备受大家的关注。但是,不可忽视的是,它有一个致命的缺点--耐药。 耐药又称抗药性,一旦发生耐药,药物的作用就会明显下降,这对癌症晚期患者来说,绝对是一个致命的打击。 很多正在接受靶向治疗的患者最担心的问题就是耐药,所以,今天田主任就来跟大家讲讲靶向药物耐药的问题。 为什么会耐药? 耐药分为原发性耐药和继发性耐药,先来说说原发性耐药。 我们体内的癌细胞不仅“狡猾”,还很“抗压”,在靶向药物的攻击下,虽然大部分都被消灭了,但还有一小部分癌细胞躲藏得很好,且逐渐适应靶向药物的攻击。这种在适应环境后成功存活下来的,就是原发性耐药,主要靠的是癌细胞本身的适应能力。 而继发性耐药,指的就是一部分癌细胞在药物治疗过程中发生基因突变,变得对靶向药物不敏感,就好比一个小怪兽在战斗中突然变成了大怪兽,之前小怪兽的弱点对大怪兽来说都不是事。在临床上,有的EGFR敏感突变的患者在服用吉非替尼一段时间后出现耐药,基因检测发现是EGFR T790M基因发生突变,这就是继发性耐药。 靶向药物耐药后该怎么办? 这应该是接受靶向治疗患者最关心的问题,问得最多的是“是不是靶向药发生耐药后就只能换药?” 事实上,每个人发生耐药的程度都不一样,对于不同的耐药程度,处理方法也不同。 根据耐药的程度可分为: 1、缓慢耐药 这类患者在服用靶向药的时候,CT检查显示病灶没有增大,但肿瘤标志物升高,这个时候不必急于停药,可以先做个基因检测,看看是不是基因发生了突变。如果发生了突变,可以考虑换药,如果没有突变,则可以继续用原来的药物。 2、部分耐药 在靶向治疗过程中,病情控制的很好,病灶明显缩小,症状也有所缓解,但是复查CT却出现了新的病灶,这时候就要考虑是不是部分耐药了。部分肿瘤有效,部分耐药,建议还是继续服用原来的药物,因为这个药物还是有效的,同时对新发病灶进行针对性治疗。 3、全面耐药 这种情况是最严重的,不仅原发病灶增大,肿瘤标志物升高,症状加重,还出现新的转移灶。这个时候就要改治疗方案,重新穿刺取组织做病理及基因检测,明确耐药基因。 靶向药物发生耐药是很常见的,患者要保持客观冷静的心态,积极和医生沟通治疗方案。而且现在医学界关于靶向药耐药的研究有很多,各种研究成果都在陆续出炉,我们要相信,在不久的将来,靶向药耐药的问题会被攻破。 想要了解更多医学科普知识,请关注肿瘤克星田耕主任。 文中图片部分来源于网络,若有侵权,请联系删图。
 田耕 主任医师 深圳市第二人民医院 肿瘤科6337人已读
田耕 主任医师 深圳市第二人民医院 肿瘤科6337人已读 - 精选 乳腺超声报告怎么看?医生:这些数字是重点
乳腺癌,是女性的头号杀手,据统计,全球乳腺癌发病率及死亡率居所有癌症首位。这么高发的乳腺癌,让很多女性朋友都很恐慌,生怕下一个就是自己。虽然我们目前的医疗水平还不能知道准确知道下一个乳腺癌是不是你,但是可以早期发现乳腺癌且治疗效果良好。 那怎么早期发现乳腺癌呢? 乳腺超声! 乳腺超声是我国目前最常用的乳腺影像学检查,在早期发现乳腺癌上发挥着重要作用,很多女性在体检的时候或者在做专科检查的时候都会做乳腺超声。但是做完超声后,很多女性朋友看着报告单上的那一大段文字犯愁,“里面的每个字我都认识,但是连着一起我就不知道它在讲什么” 。所以,今天田主任就来跟教大家看乳腺超声报告。(以下面这张单为例) 第一眼看到这个报告单,你觉得重点在哪里?是上面的图,还是下面描述乳腺结节的那段文字?都不是,是最后的超声提示中的BI-RADS 3和BI-RADS 2。 “BI-RADS是什么意思?” 这是个缩写,是美国放射学会联合其他几家机构共同制定的一个对乳腺影像解读的报告规范,大家无需把眼光放在它身上,它不重要,重要的是后面跟着的数字。 BI-RADS 后面会跟0~6这七个数字,每个数字都代表着不同的病情和建议,简单粗暴的说,你只要了解这7个数字后面的含义,就能了解自己的乳腺情况。今天田主任就来跟大家重点讲讲这7个数字后面藏着的秘密。 BI-RADS 0 大家可能觉得这是个最安全的数字,其实不是的,这个数字的真正含义是怀疑可能有病,但超声检查不出来,建议结合其他影像学检查。也就是说,看到这个数字,你最好做个别的检查看看情况,如乳腺钼靶、乳腺核磁等。 BI-RADS 1 这个数字在超声里是最安全的,意思是没有发现可疑的结节,报告单上是“1”的女性朋友们可以松口气了,至少在超声这一关,你们是以最高分通过的。 BI-RADS 2 这个数字也不错,意思是发现了乳腺结节,且这类结节一般不会发生恶变,都是良性的,不需要处理,定期复查就行。 BI-RADS 3 这个数字相对安全,意思是有结节,但有不到2%是恶性。建议在3~6个月时间内复查一次,如果发现结节增大或者结节形态发生变化,就要警惕恶变的可能性。 如果是年轻女性是“3”,那恶变的可能性极低,如果是年龄在40岁以上的女性,恶变的可能性会大一些。 BI-RADS 4 这个数字是个分水岭,如果说前面都是“小打小闹”,那从这之后就是“真材实料”。 这个数字的意思是发现结节有恶变的迹象,且发现了一些疑似乳腺癌的蛛丝马迹。根据这些“蛛丝马迹”,数字“4”又分为4a、4b、4c三个类别。 4a,恶性概率在2%?10%之间,有帝都恶性的可能,临床上有建议活检穿刺的,也有建议3~6个月复查的,这需得结合总体判断。一般来说,如果年龄在40以上,是建议活检。 4b,恶性概率在10%?50%之间,一般都建议活检确定是否恶性。 4c,恶性概率在50%?95%之间,这个没有什么好说的,几乎可以确定是恶性,建议活检明确病理诊断后行手术治疗。 BI-RADS 5 这个数字表明你的乳腺结节有95%以上的概率是恶性的,笼统的说,就是乳腺癌了,这个时候需要活检确诊后进行下一步治疗。 BI-RADS 6 一般出现这个数字,都是在活检确诊之后再去做超声的了,意味着你已经确定是乳腺癌了。 需要注意的是,乳腺超声结果的准确度在一定程度上受到超声医生经验水平的影响,不同的医生,看同一个片子得出的结论可能是不一样的。如果经济允许,田主任建议大家,除了做乳腺超声检查外,还可做别的检查,不放过一丝可能性。 想要了解更多医学科普知识,请关注肿瘤克星田耕主任 文中图片均来源于网络,若有侵权,请联系删图。
 田耕 主任医师 深圳市第二人民医院 肿瘤科1028人已读
田耕 主任医师 深圳市第二人民医院 肿瘤科1028人已读 - 精选 癌症转移=没救了?一例治疗全身多发转移性肝癌案例说服你
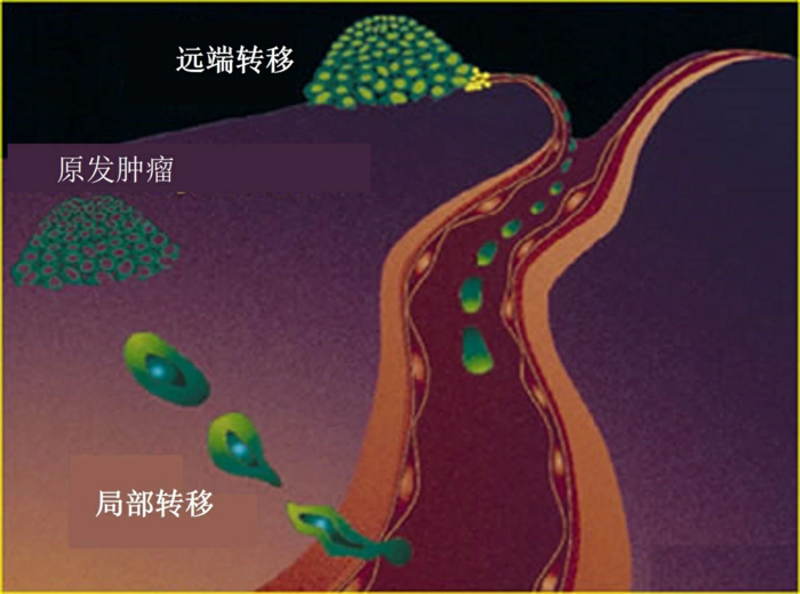
“转移”这个词,对于癌症患者来说,代表着很不好的寓意,甚至有些患者从医生那里听到这个词后,就心如死灰,放弃后面的治疗。 那是不是癌症转移就等于没救了呢? 这个问题,就算田主任告诉大家,答案是否定的,肯定也没几个人相信,说不定还觉得田主任是在“空口套白狼”。所以,今天田主任就用自己在临床上的一个案例说服大家。 陈女士,71岁,有丙肝病史10余年,2012年2月突发右上腹疼痛,经过详细检查,发现动脉期肝右叶上段见巨大团状肿瘤血管影,实质期肝病灶呈肿瘤染色,余右肝内见散在多个可疑小结节状肿瘤染色表现;查甲胎蛋白为2300ng/ml,被诊断为原发性肝癌破裂出血、丙肝后肝硬化。经过介入止血、肝动脉化疗栓塞术、射频消融术等积极治疗后,陈女士症状好转,甲胎蛋白从2300ng/ml下降到252ng/ml。 2012年4月,陈女士发现在右侧锁骨上出现一个包块并迅速增大,甲胎蛋白达到2700ng/ml,考虑肿瘤复发并转移。2012年5月开始服用靶向药物多吉美治疗,但因不耐受药物副作用,没用多久就停用了。 2012-5-4行PET/CT检查,结果如下: 从查出肝癌到癌症复发转移,只用了不到三个月的时间,陈女士都不敢相信病情会进展得这么快,但是她和她的家人都不想放弃,辗转打听联系到田主任。 经过和田主任的沟通,陈女士于2012年6月入深圳市第二人民医院肿瘤科,田主任给她制定的诊疗计划如下: 1、病例特点:肝癌破裂介入治疗后,全身转移,高龄,一般状况差。 2、治疗策略:调理身体状况,全身治疗为主,多专业联合、序贯治疗。 3、治疗方案:内分泌治疗,全身化疗,靶向治疗。 入院后,甲胎蛋白继续快速升高,治疗前甚至达到了8223.5ng/ml,右侧锁骨上窝肿块继续增大、变硬。 开始治疗后,制定的内分泌治疗使陈女士精神饮食状态好转不少,提高了化疗的耐受能力,降低了化疗副反应和风险,从而保证了化疗的顺利实施。经过三个月的治疗后,陈女士右锁骨上肿大的淋巴结迅速变软、缩小,病情明显好转。 2012年9月复查PET-CT如下: 治疗的效果大大的激发了陈女士后续治疗的动力,她非常配合接下来的继续治疗。在后面的疗程中,陈女士右锁骨上肿块消失,甲胎蛋白逐步降低,于2012年11月降至正常(
 田耕 主任医师 深圳市第二人民医院 肿瘤科5200人已读
田耕 主任医师 深圳市第二人民医院 肿瘤科5200人已读 - 精选 肝癌患者必备基础知识(一):一文读懂甲胎蛋白
甲胎蛋白,有的地方称为AFP,有的地方又称为α-fetoprotein,也有的地方称为alpha-fetoprotein,这几个名字到底是什么关系?AFP是人类发现的第一个肿瘤标志物。AFP到底有多牛,我们先引用一篇综述中的一段话:“尽管一些新的标志物显示出了有潜力的结果,但这些标志物也仅仅只能被推荐作为甲胎蛋白的辅助检查,更不可能取代甲胎蛋白,因为甲胎蛋白是肝癌肿瘤标志物的金标准!”我们现在的哪个体检套餐里少得了甲胎蛋白?AFP是人类胎儿中最丰富的血浆蛋白,AFP在胎儿发育过程中表达,并且在出生后的300天内,逐渐降低,在成人血清中含量极低。AFP又是怎么和肝癌扯上关系的呢?1962年,前苏联科学家Harry Abelev在长有肝癌的实验小鼠的血液里发现了一种新的蛋白,随后证实是甲胎蛋白。但是他当时预言甲胎蛋白不可能用于肝癌的诊断,因为许多小鼠的肝癌并不产生甲胎蛋白。于是他把后来的研究重点集中在了细胞增殖领域。紧接着在1963年,另一位前苏联科学家Yuri Semenovich Tatarinov在莫斯科召开的生物化学大会上,报告了在肝癌病人血液中检测到甲胎蛋白升高,并提出:通过免疫化学方法检测甲胎蛋白可以用于肝癌的诊断。很快,这一发现促成了甲胎蛋白在临床的广泛应用。因此他是甲胎蛋白用于肝癌诊断的奠基人,此处应有掌声。让我们来缅怀一下这位伟大的科学家:Yuri Semenovich Tatarinov (1928–2012)2013年5月6-8日,为了纪念甲胎蛋白发现50周年,在俄罗斯的阿斯特拉罕专门召开了纪念大会。说了这么久,还没说什么叫肿瘤标志物,那我们现在来赶快给一个肿瘤标志物的官方名词解释:肿瘤标志物是指在肿瘤发生和增殖的过程中,由肿瘤细胞合成、释放或者是机体对肿瘤细胞反应而产生的一类物质。当机体发生肿瘤时,血液、细胞、组织或体液中的某些肿瘤标志物就可能会相应的升高。简单的说是肿瘤产生的一类物质,正常人没有,得肿瘤的时候才有可能升高。这里要澄清一点:并不是所有的肿瘤都会产生肿瘤标志物。有些人得了肿瘤并不产生肿瘤标志物,所以这些人查肿瘤标志物是没用的。好了,我们拉回来,接着谈肝癌肿瘤标志物一哥-甲胎蛋白。好了,一个这么牛的肝癌肿瘤标志物,我们怎么样才能用好它呢?跟我来,学会下面这几条,让甲胎蛋白成为协助你战胜肝癌的得力助手。1.有多少肝癌病人会出现甲胎蛋白升高?各个文献报道不一,但范围基本上在60%到90%。(根据个人的临床接诊情况,我觉得在中国,这个数字应该是90%)。2. 还有哪些疾病会出现甲胎蛋白升高?肝炎、肝硬化等良性肝病患者AFP也可能有不同程度升高。成人的睾丸癌,卵巢肿瘤,恶性畸胎瘤,胰腺癌,胃癌,肠癌,肺癌等患者AFP含量也会升高。儿童期血清AFP升高可见于:肝癌,肝母细胞瘤,性腺畸胎母细胞瘤,肝炎等。妊娠期孕妇的甲胎蛋白也会升高。其它较少见的情况。3. 甲胎蛋白的正常值是多少?甲胎蛋白的测量方法主要有酶标法、酶标电泳法、放射免疫法三种。测量方法不同,正常值也有所不同。不同医院可能采用不同的检测方法,正常值范围也可能不同。我们医院的正常值是8.1ng/ml。现在的检查报告单在后面都会给出此次检查正常参考值,这个参考值就是你此次检查结果的正常参考值范围。4. 不同医院检测的甲胎蛋白具有可比性吗?前面已经介绍了,常用的检测甲胎蛋白的方法有三种,不同医院的检测方法可能不同。即使采用的是同一种方法,不同医院的检测结果也可能有偏差。我在临床上常常看到这种现象:同一个病人、同一天在不同医院抽血检测的甲胎蛋白,结果却不同,甚至有较大差异。因此,不建议拿不同医院的检查结果进行比较。如果条件许可,最好在同一家医院跟踪复查,这样具有更好的可比性,能够更好地监测病情变化。5.肝癌与肝炎、肝硬化等良性肝病比较,AFP升高各有什么特点?
田耕 主任医师 深圳市第二人民医院 肿瘤科5136人已读 - 精选 患者招募:免费TCR-T细胞治疗晚期恶性肿瘤临床研究
尊敬的病友: 您好!深圳市第二人民医院正在开展一项TCR-T细胞治疗晚期恶性肿瘤的临床研究(美国临床试验注册号:NCT02457650),主要包括晚期转移性滑膜肉瘤、黑色素瘤、膀胱癌、卵巢癌、肺癌、食道癌、乳腺癌、胰腺癌、肾癌、胃癌、胆道癌、多发性骨髓瘤及神经母细胞瘤等各类晚期恶性肿瘤。TCR-T细胞疗法是对患者的T细胞进行靶向性改造,使其获得特异性识别、杀伤肿瘤细胞的能力,从而能够达到控制肿瘤进展或治愈患者的目的。本研究目前公开招募20名患者入组,免费给予TCR-T细胞治疗。假如您符合以下招募条件,欢迎参加本项研究:入组基本标准:1.难治性或者复发性晚期转移性恶性肿瘤;2.年龄小于80岁,预计生存期大于90天;3.肿瘤组织样本表达特定肿瘤特异性抗原(我院可免费检测);4.HLA-A2阳性患者(我院可免费检测);5.至少有一个可测量病灶;6.自愿参加本研究并签署知情同意书者。经过您的书面同意之后您需进行体检、实验室检查及研究相关评估,评估合格后,您就可被选择入组进入本项研究。研究医生将按照研究计划对您进行治疗和随后定期的随访。 排除标准:1.重症感染患者;2.HIV阳性、HBV阳性或HCV阳性患者;3.严重免疫功能缺陷者;4.怀孕或哺乳期患者;5.严重心、肺、肝、肾功能不全患者;6.脑转移患者。说明:1.符合条件的患者根据自愿原则,签署知情同意书后,入组本研究;2.免费为您检测HLA-A2(抽血9ml)和NY-ESO-1(需提供5-10张未染色的病理切片);3.本项研究提供免费的TCR-T细胞;4.TCR-T细胞治疗之外的其它诊疗费用,如化疗、血液检查、病理检查、住院费等,须由患者或患者的医保支付;5.与所有的临床研究一样,本研究存在未知风险并可能会产生一些不良反应。这些风险和不良反应会在知情同意书中详细说明。符合上述入组条件、想入组的患者可带齐全部资料看我的门诊:每周一上午、周四上午 在门诊部二楼“肿瘤生物治疗科(肿瘤二科)”出诊(222诊室)(专家门诊)每周二上午 在本院特需门诊(银华大厦4楼特诊科)“肿瘤生物治疗科”出诊建议提前预约。希望广大患者朋友关注细胞免疫治疗的新进展。这项临床研究正在顺利开展,成效逐步显现。欢迎愿意入组的患者朋友在我的公众号里留言。下面是我们运用TCR-T细胞治疗一例晚期肺癌的相关报道:深圳引进TCR-T细胞治疗晚期肺癌初获成功中新网深圳2月25日电 (郑小红 帅菲霏)记者25日从深圳市第二人民医院获悉,该院肿瘤二科(肿瘤生物治疗科)与来自美国的“孔雀团队”合作,引进TCR-T细胞治疗新技术治疗晚期肺癌,获得初步成功。 据该院肿瘤生物治疗科主任田耕介绍,近几年世界肿瘤免疫学取得了突破性的进展,研发出TCR-T、CAR-T、TIL等多项免疫治疗的新技术。 44岁的窦女士就是TCR-T这一技术的第一位受益者。2012年窦女士不幸患上肺癌,由于肿瘤位置靠近大血管,不具备做手术的条件,而且经过几次化疗后仍没有效果,医生当时认为她只剩下6个月的生命。 就诊时的CT检测发现,她右侧胸腔已经被肿瘤及肿瘤阻塞的肺组织和胸水占满,右肺已经完全失去功能,肝脏上也出现了多个转移瘤。 田耕与王明军教授一起为她制定了TCR-T治疗方案,2015年11月5日开始第一次TCR-T治疗。令人鼓舞的是,患者胸痛明显减轻,止痛药只要吃一半的量,气短消失,咳血也停止了,肿瘤标志物下降超过一半。治疗后1个月复查CT看到肿瘤明显缩小、胸水显著减少,治疗前完全阻塞的右肺也部分张开了,肝上的肿瘤也缩小了。 目前窦女士已经接受了第二疗程的治疗,能否痊愈还要看接下来的治疗是否顺利。据了解,实体肿瘤的细胞免疫治疗是当前免疫治疗的研究热点和竞争最激烈的领域之一。该院经过文献检索,国际上有TCR-T治疗黑色素瘤、滑膜肉瘤和预防多发性骨髓瘤复发的研究报道,但其它病种未见报道。此次治疗的成功标志着该院在世界上首次应用TCR-T细胞治疗肺癌并取得了良好的疗效。该院肿瘤二科(肿瘤生物治疗科)与“孔雀团队”目前正在开展针对多种实体肿瘤的临床研究,希望在这一领域取得突破。(完)想了解更多患者招募信息,敬请扫描下面二维码关注我的微信公众号:
田耕 主任医师 深圳市第二人民医院 肿瘤科1万人已读 - 精选 重磅!细胞免疫治疗对晚期滑膜肉瘤到底有没有效?
(患者招募:免费TCR-T细胞治疗多种癌症)提到细胞治疗,其实魏则西最应该尝试的是TCR-T细胞治疗,这种治疗在国外临床研究中已显示出61%的疗效。现在TCR-T细胞治疗已引入中国,正在开展多种癌症的免费临床研究。近几日,大学生魏泽西患滑膜肉瘤去世的消息经网络自媒体传的沸沸扬扬,众说纷纭,莫衷一是。细胞免疫治疗对“泽西”类的病症有疗效吗?我们的答案是肯定的。细胞免疫治疗滑膜肉瘤的新技术就是TCR-T(T细胞受体传导-T细胞疗法)。谈到晚期滑膜肉瘤的细胞免疫治疗,到底有没有新的进展?答案是有的,这就是TCR-T技术(T细胞受体转导T细胞疗法)。美国癌症研究所的Steven Rosenberg教授团队最早开展了TCR-T治疗晚期滑膜肉瘤和晚期黑色素瘤的临床研究。他们于2011年3月在临床肿瘤学杂志(Journal of Clinical Oncology)上报道了初步研究结果。然后于2014年12月在临床肿瘤研究杂志(Clinical Cancer Research)上在线发表了长期随访结果:晚期滑膜肉瘤患者共18人,11人(61%)肿瘤明显减小,其中1人肿瘤全部消失,3年生存率大约是38%。晚期黑色素瘤患者共20人,11人(55%)肿瘤明显减小,其中4人肿瘤全部消失,5年生存率大约为33%(表1:英文原文中的疗效统计表;图1、图2:英文原文中的典型病例图片)。值得注意的是这些患者全部都是传统治疗方法失败的晚期患者。表1. TCR-T治疗晚期滑膜肉瘤和晚期黑色素瘤疗效统计表图1.TCR-T治疗晚期滑膜肉瘤典型病例一图2.TCR-T治疗晚期滑膜肉瘤典型病例二TCR-T是一种什么样的治疗方法哪?TCR-T就是利用转基因技术给患者的T细胞装配可以识别癌细胞“特有标志”的“识别器”,这种T细胞能够找到癌细胞并将其消灭。图3.TCR-T治疗示意图 参加上述临床研究的患者均需要满足两个条件:1.他们的肿瘤组织都高表达一个蛋白(NY-ESO-1),就是能够被TCR-T细胞识别的“特有标志”,就像使用靶向药物之前要先做检测,有靶点才可能有效。只对有特定靶点的患者有效。也就是说只有有这个靶子的患者才会有效。但是幸运的是,大约70%-80%的滑膜肉瘤患者都有NY-ESO-1这个靶子。2.T细胞还需要同时识别另外一个分子才能启动杀瘤效应,就是说入组患者免疫细胞上的另一个分子的型号必须是HLA-A2。就像做器官移植之前,先要配型,能配上的才能移植。TCR-T技术也有类似的要求。美国人中HLA-A2类型的比例大约为20%-30%,不少患者都能配上。而中国的比例更高,大约为50%。TCR-T治疗其它癌症会有效吗?答案是肯定的,不管什么癌症,只要满足:1.高表达NY-ESO-1;2. 检测配型为HLA-A2。使用目前这种TCR-T理论上都应该是有效的。实际上,已有临床研究证实:这种TCR-T技术可以显著降低多发性骨髓瘤移植后复发率。提起细胞免疫新进展,大家都会想到CAR-T细胞治疗,该疗法在血液系统肿瘤取得了非常好的疗效,但在实体瘤效果不够理想,而与之并列的TCR-T技术在实体肿瘤的疗效引人注目。需要特别说明的是:作为靶点的NY-ESO-1是王荣福教授和Steven Rosenberg教授共同发现的,也是目前经过临床验证的、最有希望的实体瘤免疫治疗靶点之一。可喜的是,发现者王荣福教授已经将该技术引入国内,与深圳市第二人民医院肿瘤生物治疗科田耕主任合作开展TCR-T治疗多种癌症的临床研究,前期已入组多种不同癌症患者,包括黑色素瘤、肺癌、宫颈癌、恶性副神经节瘤。目前,这个临床研究仍在招募患者,基本入组要求就是:1.高表达NY-ESO-1;2. 检测配型为HLA-A2。愿意入组的患者朋友,我们将先为您免费进行NY-ESO-1检测和HLA-A2检测。我们将为成功入组的患者免费提供TCR-T细胞治疗。希望广大患者朋友关注细胞免疫治疗的新进展。这项临床研究正在顺利开展,成效逐步显现。欢迎愿意入组的患者朋友在我的公众号里留言。下面是我们运用TCR-T细胞治疗一例晚期肺癌的相关报道:深圳引进TCR-T细胞治疗晚期肺癌初获成功中新网深圳2月25日电 (郑小红 帅菲霏)记者25日从深圳市第二人民医院获悉,该院肿瘤二科(肿瘤生物治疗科)与来自美国的“孔雀团队”合作,引进TCR-T细胞治疗新技术治疗晚期肺癌,获得初步成功。 据该院肿瘤生物治疗科主任田耕介绍,近几年世界肿瘤免疫学取得了突破性的进展,研发出TCR-T、CAR-T、TIL等多项免疫治疗的新技术。 44岁的窦女士就是TCR-T这一技术的第一位受益者。2012年窦女士不幸患上肺癌,由于肿瘤位置靠近大血管,不具备做手术的条件,而且经过几次化疗后仍没有效果,医生当时认为她只剩下6个月的生命。 就诊时的CT检测发现,她右侧胸腔已经被肿瘤及肿瘤阻塞的肺组织和胸水占满,右肺已经完全失去功能,肝脏上也出现了多个转移瘤。 田耕与王明军教授一起为她制定了TCR-T治疗方案,2015年11月5日开始第一次TCR-T治疗。令人鼓舞的是,患者胸痛明显减轻,止痛药只要吃一半的量,气短消失,咳血也停止了,肿瘤标志物下降超过一半。治疗后1个月复查CT看到肿瘤明显缩小、胸水显著减少,治疗前完全阻塞的右肺也部分张开了,肝上的肿瘤也缩小了。 目前窦女士已经接受了第二疗程的治疗,能否痊愈还要看接下来的治疗是否顺利。据了解,实体肿瘤的细胞免疫治疗是当前免疫治疗的研究热点和竞争最激烈的领域之一。该院经过文献检索,国际上有TCR-T治疗黑色素瘤、滑膜肉瘤和预防多发性骨髓瘤复发的研究报道,但其它病种未见报道。此次治疗的成功标志着该院在世界上首次应用TCR-T细胞治疗肺癌并取得了良好的疗效。该院肿瘤二科(肿瘤生物治疗科)与“孔雀团队”目前正在开展针对多种实体肿瘤的临床研究,希望在这一领域取得突破。(完)想了解更多患者招募信息,敬请扫描下面二维码关注我的微信公众号:参考文献 Paul F. Robbins, Sadik H. Kassim, et al. A pilot trial using lymphocytes genetically engineered with an NY-ESO-1-reactive T cell receptor: Long term follow up and correlates with response. Clin Cancer Res. 2015 March 1; 21(5): 1019–1027. Epub 2014 Dec 23.Robbins PF, Morgan RA, Feldman SA, et al. Tumor regression in patients with metastatic synovial cell sarcoma and melanoma using genetically engineered lymphocytes reactive with NY-ESO-1. J Clin Oncol. 2011 Mar 1;29(7):917-2Rapoport AP, Stadtmauer EA, Binder-Scholl GK, et al, NY-ESO-1-specific TCR-engineered T cells mediate sustained antigen-specific antitumor effects in myeloma. Nat Med. 2015 Aug; 21(8):914-21.
田耕 主任医师 深圳市第二人民医院 肿瘤科6189人已读 - 精选 田耕肿瘤科普:权威数据告诉你:PET-CT辐射到底有多大
PET-CT的优点明显,临床应用越来越广泛,但是PET-CT的辐射到底有多大一直是困扰大家的问题。为了说明这个问题,我们首先来看看PET-CT辐射的大小是由什么决定的。一、什么决定PET-CT辐射的大小?前一篇文章已经讲过PET-CT是由PET和CT两种设备组合而成,即一个过程同时做了PET和CT两种检查。那PET-CT的辐射是不是PET的辐射加上CT的辐射?没错,PET的辐射是由使用的显像剂18F-FDG产生的,而CT的辐射是X射线产生的。PET-CT的辐射就是这两种辐射的总和。PET-CT的辐射=PET的辐射 + CT的辐射这就好办了,我们只要分别搞清楚PET和CT剂量,两者相加就行了。1.PET显像剂用量与体重相关,体重重的人用的多,辐射较大,但一般差别不会太大。2.CT的X射线剂量与CT的模式(参数)有关,模式(参数)是由医生根据情况设定的,不同模式差别很大。PET-CT一般都是低剂量模式,辐射剂量低,不到常规CT扫描辐射剂量的1/2。但是,如果使用高剂量模式或增强模式,则CT剂量会明显增加。所以,PET-CT扫描中增加剂量主要是取决于CT扫描模式。为了对X射线剂量有一个直观的了解,我们来看看美国FDA(食品药品监督管理局)公布的常用X射线检查(包括CT)的辐射剂量: 请注意:右上角红色的剂量单位mSv(毫西弗),这是一个辐射剂量单位,也是这篇文章中需要重点留意的一个词。1mSv辐射到底是多大?联合国原子辐射效应委员会(UNSCEAR)公布的资料显示:地球上每人每年平均会受到来自天然放射性核素的辐射剂量约为2.4mSv(范围为1-13mSv)。我国规定:一名在医院放射科工作的医务人员,每年辐射的接受剂量不能超过20mSv。下面就来看看PET-CT的辐射到底是多少?二、PET-CT的辐射到底有多大?韩国的Jin ChulPaeng博士2015年对73个医疗机构的105台PET-CT机进行了调查统计,结果如下:PET辐射剂量范围为4.43-7.35 mSv,平均5.89mSv,CT辐射剂量范围为3.2-9.32mSv,平均6.26mSv,PET-CT总的辐射剂量范围为7.63-16.67mSv。2009年香港大学Pek-LanKhong博士等发表论文报告了他们关于PET-CT辐射剂量的研究结果,他们给真人大小的人体模型(有男、女两种,区别是乳房配件)装上辐射测量仪,然后给人体模型做PET-CT,其中PET显像剂用量一样,而CT扫描分别采用低剂量、中剂量、高剂量三种扫描模式。记录下辐射剂量。结果如下:PET(单项)的辐射剂量均为6.23 mSv;男性患者PET-CT的辐射剂量分别为13.45(低剂量)、24.79(中剂量)、31.91(高剂量)mSv;女性患者PET-CT的辐射剂量分别为13.65(低剂量)、24.80(中剂量)、32.18(高剂量)mSv。见下图:可见PET/CT扫描中增加剂量主要是取决于CT的扫描模式。因此,医生在进行常规PET/CT扫描时,其中CT模式一般建议先采用低剂量(低毫安)扫描模式,可疑脏器则局部采用诊断剂量扫描,尽量减少受检者的辐射剂量。那么,做完PET-CT的患者会给周围的人带来多大的辐射?18F-FDG的半衰期是105-115分钟,患者第二天体表的辐射水平已经接近天然本底水平。日本的Kimiteru Ito等医生对从事PET-CT检查护理工作的护士所受辐射剂量及其影响因素进行了研究,结果发表在2015的J Occup Health(职业健康杂志)上。研究发现:每做一个PET-CT检查,护士所受的平均辐射剂量为6.07μSv(微西弗,即0.00607mSv)。在了解了PET-CT的辐射剂量后,我们来看看如何防护。三、PET-CT扫描患者的辐射防护国际原子能机构(IAEA)对做PET-CT扫描患者的辐射防护给出了专业的建议,翻译摘抄如下:患者的防护1.PET-CT测试有两个组件:PET和CT。其中CT的辐射量因检查类型、检查部位和检查目的不同差异很大。在最简单的模式中,CT仅用于定位PET所发现的异常 (非诊断性扫描)。此时,辐射剂量低(例如,一次全身扫描为7 mSv)。然而,高分辨率的诊断扫描,剂量可能相当高(一次全身扫描达30 mSv)。PET扫描的有效剂量是中度的,取决于注入的18F-FDG的活性,无论是全身还是部分扫描,成年人通常是8mSv。通过修改CT采集参数可以显著降低PET-CT扫描的辐射剂量。传统影像学检查如胸部、腹部和骨骼X射线也给带来辐射,但只有CT检查的一小部分。超声和磁共振(MR)检查不会暴露于电离辐射。2.同一病人重复做放射检查是否会增加辐射风险?是的。众所周知,辐射效应是累积的。然而,体内的修复机制是相当强的,每次检查拉开合适的时间间隔有助于减少辐射损害,例如分割放疗。目前尚没有像专业人员那样的正式的体系来记录和跟踪病人的累积辐射量。建议患者告知医生他们之前曾经做过的所有的放射学检查,这样对患者是有好处的。3.糖尿病人做PET有什么额外的辐射风险吗? 没有。虽然PET检查时会注入少量具有放射活性葡萄糖,但不会影响到糖尿病。然而,做PET检查的医务人员应意识到患者是糖尿病人,以确保取得最好的扫描结果,并避免不必要的辐射剂量。4.病人能在同一天做PET-CT和CT、X射线检查或MRI吗? PET扫描不会影响这些检查。但是,应确保该患者相关的所有医生都知道患者要做哪些检查,以免不必要的重复检查。儿童、孕妇、哺乳期妇女和陪人防护5.儿童接受PET-CT扫描会有更高的辐射风险吗?是的。儿童比成人对辐射更加敏感。所有辐射在理论上都有诱发癌症的风险。一次PET-CT的辐射剂量约为5-18 mSv。如果该检查是必要的,预计将给病人带来明显的治疗获益,那么这个检查的效益/风险比是高的。因此重要的是要确保每一个检查都是恰当合理的。一旦确定该检查是合理的,就有必要采用最优化的策略去做这个检查,以便减少辐射剂量,同时又不影响获取必须的诊断信息。6.患者能带儿童到PET-CT中心吗? 建议不带儿童到PET-CT中心。从注入放射性显影剂到扫描开始之前,重要的是确保病人放松,这样工作人员才有可能做一个最佳的扫描检查。尽管儿童受到的来自病人的辐射小,但还是尽量避免为好。7.孕妇可以陪伴朋友、配偶或儿童来做PET-CT吗?这是不可取的。虽然来自病人的辐射相当低,但还是将胎儿受到的辐射尽可能降到最低为宜。假如孕妇必须去安抚一个做检查的儿童,应专门告知该孕妇与儿童和其他做PET或放射性诊断、治疗的病人保持距离。这种情况下,接触时间应尽可能短。8.扫描后病人能母乳喂养吗?母乳中可能含有少量注入的18F-FDG。通常情况下,检查应该推迟到母乳喂养已经停止。但如果扫描是迫切需要,那么建议在扫描之前收集乳汁。这可以用来给婴儿进行一次检查后喂食。此外,检查后2小时内的母乳应收集并丢弃,此后可以恢复正常的母乳喂养。公众防护9.PET扫描后,病人需要等待多久才不至于在乘坐公共交通工具时触发辐射探测器?做完PET后,除了对孕妇和儿童应给予前述应有的关注外,对其他乘客没有危险。然而,在一些国家,在公共区域和机场等特定地点的辐射探测器能被很少量的辐射无意中激活。辐射探测器现在比以往任何时候都更加敏感。尽管如此,用于PET成像的同位素显像剂衰减的如此之快以至于24小时后不存在激活辐射探测器的危险。然而,如果能从PET中心获得一份说明他们做过PET-CT的证明会是一个好主意,以备受到询问。10.PET-CT扫描后是否需要限制病人的活动?不。尽管扫描前注入了放射性显影剂,这将给他/她附近的人带来辐射,但扫描后来自病人的辐射量很低。病人可以照常活动而不会给其他人带来任何风险,除了前述应限制接触孕妇和儿童。总结:1.PET-CT的辐射=PET的辐射+CT的辐射;2.其中PET的辐射平均为6、7mSv;CT的辐射因所采用的模式有明显差别,其中常用的低剂量模式的辐射平均也是6、7mSv; PET-CT(CT为低剂量模式)辐射剂量范围约为10-15mSv; 3.PET-CT剂量增加主要是取决于CT扫描模式; 4.医生在进行PET-CT扫描时,可以根据病情选择CT模式,从而减少辐射剂量; 5.做完PET-CT后的患者应限制接触孕妇和儿童,但不会给其他人带来任何风险;6.PET-CT检查有辐射,应严格掌握适应症。想了解更多患者招募信息,敬请扫描下面二维码关注我的微信公众号:参考文献1.http://www.fda.gov/Radiation-EmittingProducts/RadiationEmittingProductsandProcedures/MedicalImaging/MedicalX-Rays/ucm115329.htm2.Kwon HW, Kim JP,Lee HJ, Paeng JC, Lee JS, Cheon GJ, Lee DS, Chung JK, Kang KW. Radiation Dosefrom Whole-Body F-18 Fluorodeoxyglucose Positron Emission Tomography/ComputedTomography: Nationwide Survey in Korea. J Korean Med Sci. 2016 Feb;31 Suppl1:S69-74.3.Huang B, Law MW,Khong PL. Whole-body PET/CT scanning: estimation of radiation dose and cancerrisk. Radiology. 2009 Apr;251(1):166-74.4.Ito K, Suzuki M,Yamazaki A, Suzuki Y, Yokokawa N, Oosawa T, Tokumaru AM. Factors affectingradiation exposure dose in nursing staff during (18)F-fluorodeoxyglucosepositron emission tomography/computed tomography. J Occup Health.2015;57(4):316-23.5.https://rpop.iaea.org/RPOP/RPoP/Content/InformationFor/HealthProfessionals/6_OtherClinicalSpecialities/PETCTscan.htm#PETCT_FAQ01
田耕 主任医师 深圳市第二人民医院 肿瘤科3.8万人已读





